Hospital de San Lázaro: La larga vida del alma de los cuidados paliativos
Día mundial de los Cuidados Paliativos
El servicio funciona hace 20 años, pero desde hace 13, la unidad de hospitalización en el centro trata de aliviar el dolor de enfermos avanzados y mitigar su adiós rodeados de un equipo muy vocacional

El coordinador de la unidad de Cuidados Paliativos del Hospital de San Lázaro, Salvador Alegre, responde a una pregunta que muchos ciudadanos se plantean: ¿En qué momento y por qué comienza este tipo de cuidados?. En Sevilla eso ya está cambiando.
El Hospital de San Lázaro, en su casi milenaria historia, es el centro neurálgico de la red asistencial de paliativos del área hospitalaria Virgen Macarena. Su unidad de hospitalización se complementa con el hospital de día; el equipo de soporte hospitalario del Macarena, que ayuda a atender los casos complejos ingresados en recursos generales como las plantas de oncología, medicina interna, y otros servicios; y el de hospitalización domiciliaria, que atienden a pacientes a petición de sus médicos, como apoyo a los cuidados paliativos generales proporcionados desde Atención Primaria.
Desde hace casi 13 años, esta unidad especializada está reconocida como punto de referencia para una población de unos 600.000 habitantes en Sevilla capital y pueblos distantes entre 5 y 97 kilómetros del hospital. En todo el servicio trabajan once médicos, 21 enfermeras y 12 TCAE, repartidos entre las distintas ramas que confirman el servicio. La sensibilidad aquí es especial.
"El personal de enfermería se vuelca mucho con la familia y con el paciente. Siempre en los últimos momentos, es crucial la cercanía, los abrazos, el coger las manos de los pacientes... Eso es el pan nuestro de cada día", manifiesta la responsable de Enfermería de Cuidados Paliativos del Hospital de San Lázaro, Marisa Balsera. Una cercanía, no obstante, que se ha visto comprometida en los últimos tiempos por la pandemia en los que el personal ha tratado de suplir esa ausencia familiar obligatoria por las restricciones marcadas por el Covid. "Todo se ha visto muy mermado. Hemos restringido las visitas, permitiendo sólo en los últimos días la visita de dos familiares, cuando antes se podía despedir toda la familia. Eso ha sido duro para pacientes y familiares, pero también para el personal. Es lo que peor hemos llevado desde Paliativos en los últimos meses. El confinamiento ha sido la antítesis de lo que son los Cuidados Paliativos", relata la enfermera.
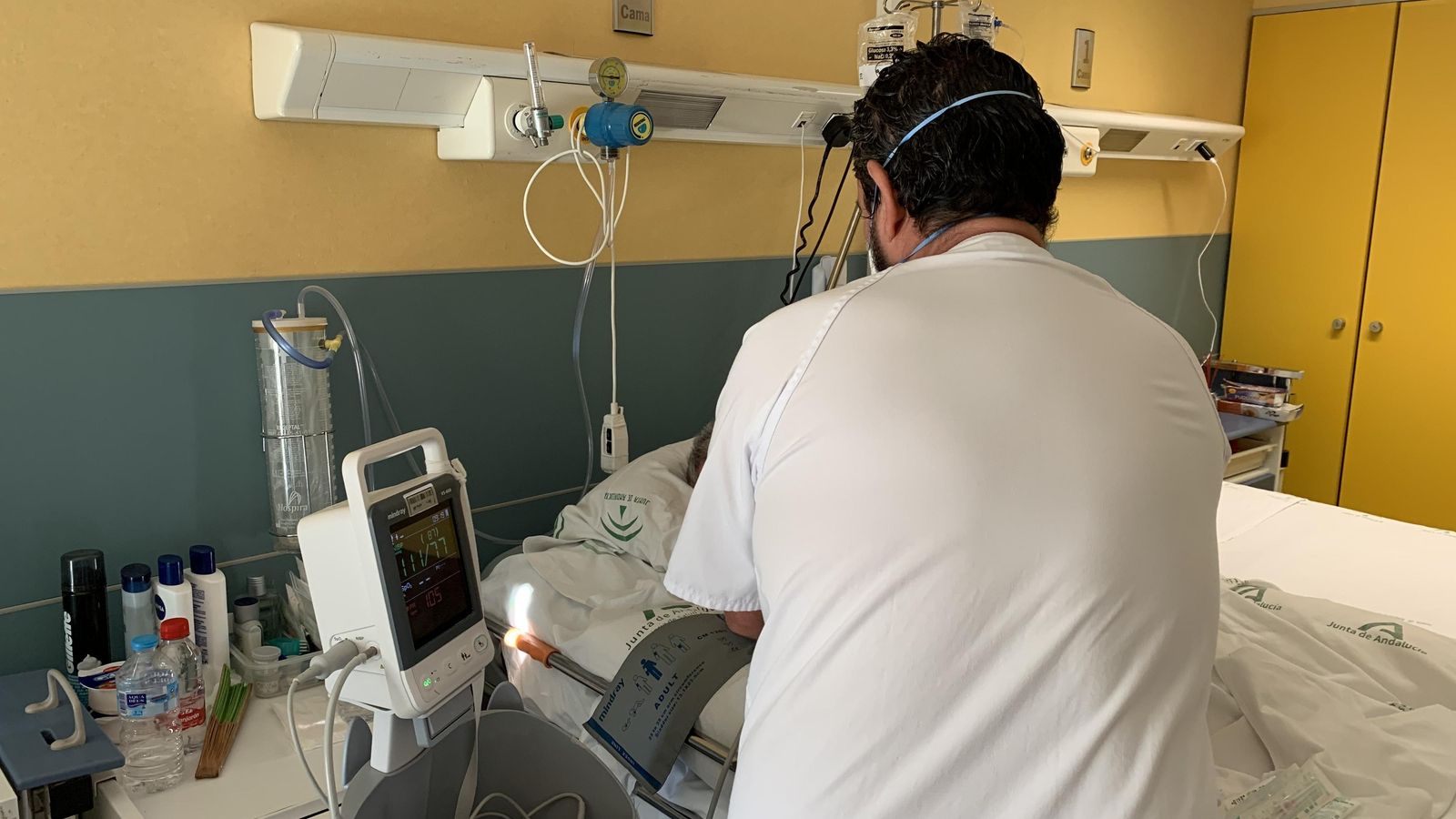
En las 14 camas con las que cuenta esta especialidad en el centro ingresan cada año unos 500 pacientes, en su mayoría oncológicos y mayores de 70 años. Allí se intentan estabilizar los problemas descompensados y se ofrece una atención integral a pacientes y familias durante el tiempo que están hospitalizados, que ronda una media de 10 a 12 días hasta el alta, tras la cual continúan los cuidados paliativos domiciliarios, hasta en un 60% de los casos. Sus doctores y enfermeros emplean gran parte de su tiempo y conocimientos en dar compañía y mitigar el dolor de sus pacientes, sea físico, emocional o espiritual. Velan por ellos, conscientes de que algunos quizás se enfrentan al final de su vida.
Así es como se refieren ellos a la cercanía de la muerte. El doctor Alegre explica que son muchas las formas de comunicar esta situación a los pacientes. Para él, el asegurarse que la persona se sienta acompañada es la clave con la que lleva 20 años trabajando. "Les voy avanzando las situaciones que van a ir ocurriendo sólo hablando con ellos y sin referirme nunca directamente a la muerte. Por ejemplo, les pregunto si han hablado con sus familiares y les animo a ello porque las cosas no están yendo bien, les incito a que cumplan planes a corto plazo, que digan a sus familiares que están fueran que organicen su visita... Les voy dando pistas y pocos son los que no lo entienden y acaban preguntándome si se van a morir pronto", relata.
Para Alegre, son tres las reglas básicas de los cuidados paliativos. "El ABC del final de la vida", sostiene. En la A, según explica el especialista, está la atención integral. "Nosotros no podemos ver a las personas sólo desde un punto de vista físico. Nuestra atención va más allá hasta lo psíquico, emocional, sociofamiliar, e incluso, espiritual, muy importante para aquellos que son religiosos, pero también para los que no lo son porque en este punto es en el que se plantea el paciente cuestiones del tipo para qué ha servido su vida o qué sentido tiene seguir viviendo", explica. Por otro lado, en la B, continúa Alegre, se incluye el bienestar. "Los cuidados paliativos nacen para dar bienestar en el momento final de la vida, cuando la muerte está cercana o, incluso después, para atender el duelo. Ese bienestar es el que intentamos por todos los medios, muchas veces con morfina y tratamientos, pero otras con acompañamiento, con conversaciones o con una sonrisa", concreta. Por último, la C, "de comunidad", detalla Alegre, implicada en todo lo que son los cuidados paliativos "porque tienen que estar muy integrados en la sociedad". "Equipos de Atención Primaria, familiares, vecinos o instituciones que acompañan a los pacientes que requieren esta atención en sus centros de salud y en los domicilios y solicitan apoyo de los recursos avanzados en los casos más complejos", argumenta.
Aunque los cuidados paliativos nacen con la enfermedad oncológica y el cáncer sigue siendo la principal causa de los que ingresan, en las camas de esta unidad se abren paso cada vez más enfermedades que no dejan de aumentar y se hacen terminales incluso antes que el cáncer. Se trata de insuficiencia la cardíaca insuficiencia pulmonar, cirrosis, hemopatías, demencias, insuficiencia renal y EPOC. Una demanda, además, creciente, puesto que los avances de la medicina están prolongando la esperanza de vida y con ello el mayor volumen de casos de estas patologías que suelen cebarse con los mayores.
Para aliviarles el dolor físico, los profesionales utilizan analgésicos, morfina y otras sustancias que lo ponen a raya, pero el dolor es un enemigo al que se combate a todas horas y de todas las maneras. "Se viven momentos muy dolorosos para todos. De los peores se viven cuando atendemos a pacientes jóvenes, con hijos. La despedida de esos hijos es una de las cosas que peor llevamos", señala la enfermera Balsera.
En cuanto a su día a día, los profesionales explican que trazar una rutina se complica por la complejidad de los casos, pero sí existen unos protocolos de funcionamiento con los que se intenta mantener un orden. Por la mañana se organiza la atención domiciliaria y al final de la mañana, los profesionales del turno se detienen en cada interno. Ver la evolución de cada uno, en qué situación se encuentra y, "muy importante" –se detienen los profesionales–, adelantarse a cómo va a pasar la tarde y la noche. "La noche es lo más inhóspito. Es la parte más dura. Surgen los miedos, las dudas, la incertidumbre... Desde el punto de vista farmacológico es el momento de lo que llamamos rescates de morfina o sedantes para que puedan dormir bien. Desde un punto más emocional, es el momento del apoyo a la familia, porque el tramo más difícil del día", relatan.

Pero, si mil formas hay de vivir, también las hay de irse de este mundo y eso coincide todo el equipo de Paliativos de San Lázaro. "Aquí fallece una media de entre 28 y 30 pacientes al mes, con lo cual todos los días muere alguien", dice el doctor Alegre. "Un 40% del total de los casos ingresados", matiza, y lo hacen "recibiendo una atención que en muchas ocasiones no termina con la muerte, sino que continua durante el duelo". Hay quien muere solo porque tampoco tenía otra alternativa, quien necesita a toda su familia cerca, quien espera a que su hijo llegue desde el extranjero o quien busca ahorrar sufrimiento a los suyos y los evita. Hay quien muere entre dolores y miedo ante lo que llega y otros se van en paz y serenos.
"Hay una frase que se usa mucho en Paliativos y es que uno muere según como ha vivido. Prepararse para morir no es fácil, porque nadie vive de cara a la muerte, pero es verdad que, en esos últimos momentos, las personas que han sido poco habladoras, nunca ha querido compartir sentimientos o han sido más bien egoísta, llegan al final de la vida con mucho sufrimiento porque no tienen herramientas ara comunicarse y es ahí donde cobra sentido esta frase. Digamos que para morir bien hay también que vivir bien y hay aspectos en la vida que es necesario fomentar para evitar llegar a esa fase final, por ejemplo, sin perdonar a un hijo. Eso provoca un sufrimiento espiritual que no puede paliarse con nada", señala el doctor Alegre.
También hay casos que duelen más que otros. "Si vienes a Paliativos, sabes que no siempre vas a salvar vidas", admite Marisa Balsera, que reconoce que hay casos que "duelen muchísimo más". La enfermera reconoce que los que forman parte de esta unidad, en su mayoría, no llegan de forma voluntaria, pero sí destaca que "nadie que la prueba quiere irse". Es por ello, que la actividad docente es muy importante en los recursos avanzados de cuidados paliativos, por los que rotan residentes en formación de diversas especialidades, y alumnos en prácticas de los grados de Medicina y Enfermería. Los profesionales de los recursos avanzados imparten clases en la Facultad de Medicina, en el Máster de Cuidados Paliativos de la Universidad de Sevilla y los de otras universidades, y en otros recursos como la Red de Cuidados Paliativos de Andalucía RedPal, los cursos de la Fundación Iavante o los de Formación Continuada.
Como refuerzo a esos recursos avanzados, la unidad cuenta con el apoyo de un psicólogo a tiempo completo que les atiende a ellos y a los familiares, y que forma parte del equipo de atención psicosocial, a través de la Fundación Caixa, además de la colaboración, a tiempo parcial, de un fisioterapeuta, una trabajadora social y otra psicóloga. También cuentan con la visita de un capellán. "Es un aspecto muy importante para los que son religiosos", admite el doctor Alegre. "Es en esos últimos momentos cuando surgen grandes preguntas del tipo por qué me pasa a mí esto, qué va a pasar con mi vida o qué va a ocurrir con los míos. Y la figura del capellán ayuda espiritualmente a ese adiós en paz", plantea.
En este servicio quieren apostar por una atención precoz, no sólo en los últimos momentos, y hacerlo junto a otros profesionales, "de forma multidisciplinar". Un método de trabajo del que se podrían beneficiar los pacientes oncológicos, pero también el resto de enfermedades orgánicas que terminan requiriendo esta atención, como la insuficiencia cardiaca, renal, hepática o respiratoria. En este sentido, Alegre admite que los cuidados paliativos son una disciplina "transversal" por lo que echa de menos que cada una de la especialidades "asumieran a sus pacientes también en su situación final".
De otro lado, a San Lázaro no sólo llegan pacientes en sus últimos días de vida. Las instalaciones cuentan con un Hospital de Día de Medicina Interna, que atiende anualmente a más de 2.800 pacientes, la mayoría no oncológicos (75%), con enfermedades avanzadas, que necesitan transfusiones y otras técnicas que se aplican sin necesidad de ingresarlos, y revisiones en consulta externa. Además, la atención telefónica del hospital de día permite realizar ingresos directos en planta a petición de los profesionales referentes de los pueblos del área, y de los equipos de soporte, evitando su paso por urgencias.
También te puede interesar
Contenido Patrocinado